Bài viết được viết bởi Ths. BS Vũ Thị Hằng và được tham vấn chuyên môn bởi BS CKII. Nguyễn Thị Ngọc Lan – Bác sĩ phụ trách chuyên môn tại Trung tâm Trị liệu và Phục hồi chức năng MYREHAB MATSUOKA.
Thoái hóa cột sống là một bệnh lý xương khớp mãn tính thường xuất hiện ở độ tuổi trung niên. Tuy nhiên, trong vài năm gần đây, xu hướng mắc bệnh đang tăng cao ở người trẻ, mang theo nhiều biến chứng khó lường. Do đó, việc phát hiện và điều trị bệnh đúng cách là việc quan trọng để ngăn chặn những tác động có hại cho sức khỏe.
1. Khái niệm thoái hoá cột sống
Thoái hóa cột sống (Degenerative disc disease) là tình trạng khi một hoặc nhiều đĩa đệm ở giữa các đốt sống trong cột sống bị hao mòn, gây ra cảm giác đau đớn, hạn chế vận động và một số triệu chứng khác [1]. Tình trạng này thường xảy ra ở người trưởng thành từ độ tuổi 40 trở lên do quá trình lão hóa tự nhiên của cột sống.
Tuy nhiên, thoái hóa cột sống không phải lúc nào cũng gây ra các triệu chứng đau đớn. Trên thực tế, tình trạng này khá đa dạng về tính chất và mức độ nghiêm trọng. Thông thường, tình trạng có thể được kiểm soát thông qua các phương pháp điều trị không cần phải phẫu thuật.
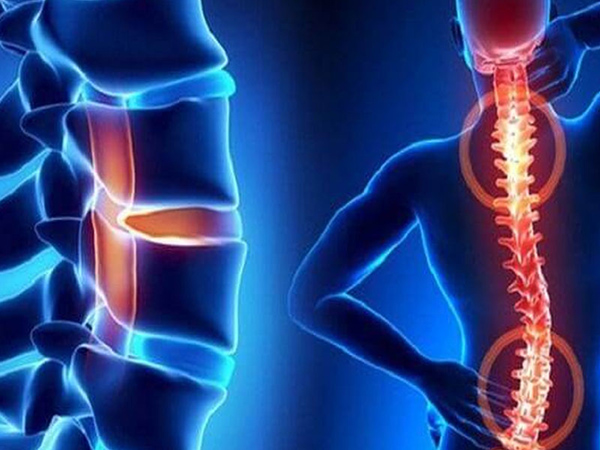
2. Triệu chứng thoái hoá cột sống
Mặc dù bất kỳ phần nào của cột sống cũng có thể bị ảnh hưởng, nhưng thoái hóa cột sống thường thấy ở phần đỉnh và đáy của cột sống – vùng cổ (cổ) và vùng thắt lưng (lưng dưới). Tình trạng này ít phổ biến hơn ở cột sống ngực (phần giữa) do khung xương sườn giữ vùng này ổn định hơn, từ đó, giảm thiểu tác động của quá trình hao mòn theo thời gian.
Dấu hiệu thoái hoá cột sống khá đa dạng. Các biểu hiện này có thể bao gồm sự biến dạng của cột sống, khó di chuyển, đau đớn từng đợt hoặc kéo dài, đau khi di chuyển hoặc nghỉ ngơi, mất cảm giác, vấn đề liên quan đến chức năng bàng quang và ruột,…
2.1. Rối loạn chức năng (Dysfunction)
Giai đoạn đầu tiên trong bốn giai đoạn thoái hóa cột sống là giai đoạn rối loạn chức năng.
Một khi các đĩa đệm này bắt đầu thoái hóa, cột sống sẽ bắt đầu bị tổn thương do các hoạt động hàng ngày như đi bộ hoặc ngồi thẳng. Căn bệnh này có thể trở nên rất đau đớn và thậm chí có thể khiến một số người không thể sống bình thường, khỏe mạnh trong những trường hợp nghiêm trọng.
Ngoài ra còn có tình trạng thoái hóa cột sống bất thường là nguyên nhân dẫn đến bệnh thoái hóa đĩa đệm. Nhiều người đang trong giai đoạn rối loạn chức năng của bệnh này thậm chí còn không biết mình mắc bệnh thoái hóa đĩa đệm. Điều này là do giai đoạn đầu thường chưa có bất kỳ cơn đau nào.
2.2. Giai đoạn 2: Mất nước, giảm hiệu quả đĩa đệm (Dehydration)
Giai đoạn mất nước là giai đoạn thứ hai của bệnh thoái hóa đĩa đệm. Hầu hết mọi người bắt đầu cảm thấy đau ở cột sống trong giai đoạn này, mặc dù cơn đau có xu hướng bắt đầu ở mức độ nhẹ.
Lúc này, cột sống của người bị ảnh hưởng sẽ tiếp tục dịch chuyển và thay đổi về độ cong. Đường cong của cột sống sẽ trở nên trầm trọng hơn và khi nó trở nên tồi tệ hơn, cơn đau ở cột sống sẽ trở nên trầm trọng hơn. Những người đang trong giai đoạn mất nước cũng thường xuyên cảm thấy mất năng lượng, uể oải.
Một người có thể nhận thấy sự khác biệt về hình dạng cột sống của họ tại thời điểm này. Tuy nhiên, những thay đổi trong cấu trúc của cột sống vẫn sẽ tương đối nhẹ.
2.3. Giai đoạn 3: Thoái hóa ổn định (Stabilization)
Khi bệnh thoái hóa đĩa đệm của bạn trở nên trầm trọng hơn, bạn sẽ bước vào giai đoạn thoái hóa ổn định. Tên gọi của giai đoạn này xuất phát từ việc cột sống sẽ cố gắng tự ổn định mặc dù cấu trúc của nó đang thay đổi. Tuy nhiên, điều này không giải quyết được vấn đề của bệnh và giai đoạn thứ ba này là lúc cơn đau và biến dạng cột sống bắt đầu nặng hơn nhiều.
Các đĩa đệm cột sống bị teo đi và không còn hỗ trợ nhiều cho cột sống nữa. Kết quả là các xương cột sống sẽ cọ xát vào nhau mà không có sự bảo vệ nào. Như đã đề cập trước đó, điều này sẽ dẫn đến gai xương nhưng nó cũng sẽ làm viêm cột sống, gây đau dữ dội.
Sự biến dạng của cột sống cũng sẽ lộ rõ hơn rất nhiều vào thời điểm này. Khả năng vận động của cột sống cũng sẽ bắt đầu bị hạn chế. Ví dụ, bạn có thể không còn có thể đứng thẳng hoặc xoay cơ thể theo một hướng nhất định.
2.4. Giai đoạn 4: Suy sụp, thoái hóa nặng (Collapsing)
Tại thời điểm này, cách duy nhất để khắc phục các vấn đề về cột sống của bạn là tiến hành phẫu thuật xâm lấn. Giai đoạn suy sụp có thể gây nên tê liệt hoàn toàn. Điều này xảy ra do các đĩa đệm cột sống không còn tồn tại để tách các xương khắp cột sống. Khi các xương bắt đầu hợp nhất với nhau, bạn sẽ bị giảm khả năng vận động ở nhiều vùng trên cột sống.
Bạn có thể không thể xoay người được và không thể duỗi thẳng tư thế của mình chút nào. Đó là chưa kể đến việc lưng của bạn sẽ bị đau liên tục. Trong giai đoạn này, cơn đau cột sống cũng sẽ bắt đầu trầm trọng hơn do xương bị viêm và căng liên tục.
Hầu hết những người bước vào giai đoạn suy sụp đều không thể sống cuộc sống bình thường. Thay vào đó, họ có thể phải ngồi trên xe lăn hoặc nằm liệt giường do khả năng di chuyển hạn chế và cơn đau dữ dội. Bởi vì giai đoạn suy thoái rất nghiêm trọng nên điều cần thiết là bạn phải điều trị bệnh thoái hóa đĩa đệm từ trước.
3. Biến chứng của thoái hoá cột sống
Biến chứng thông thường của thoái hóa cột sống bao gồm đau nhức, tê chân tay, rối loạn tiền đình, thoát vị đĩa đệm, teo cơ, liệt tứ chi, thậm chí tàn tật… Tuy nhiên, nếu không phát hiện và điều trị kịp thời, tình trạng này có thể gây ra nhiều tác động tiêu cực đối với sức khỏe, trong đó, tàn phế hoặc mất khả năng đi lại được coi là hậu quả nghiêm trọng nhất của bệnh thoái hóa đốt sống.
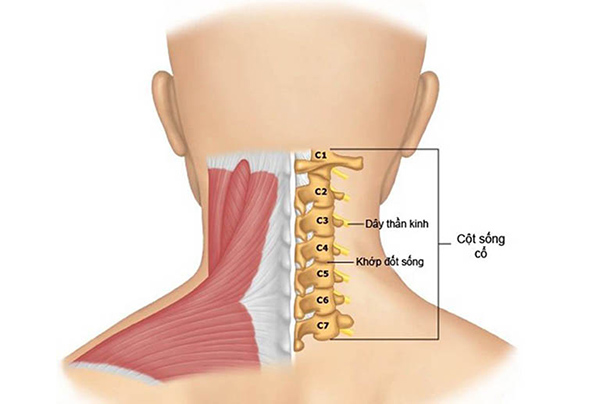
3.1. Biến chứng thoái hóa đốt sống cổ
Theo bác sĩ CKII. Nguyễn Thị Ngọc Lan, một số biến chứng của thoái hóa cột sống cổ như sau:
- Mất ngủ: Sự thoái hóa cột sống cổ có thể tạo ra tình trạng mệt mỏi và mất ngủ kéo dài, thậm chí tăng nguy cơ đột quỵ cho người bệnh.
- Hội chứng tăng – giảm huyết áp: Thoái hóa cột sống cổ có thể dẫn đến sự biến động không bình thường của huyết áp, đôi khi là sự giảm đột ngột hoặc tăng cao, gây ảnh hưởng đến tình trạng sức khỏe của bệnh nhân.
- Rối loạn thần kinh giao cảm cổ: Khi dây thần kinh bị chèn ép tại rễ thần kinh, người bệnh có thể trải qua tình trạng tê liệt ở một hoặc cả hai cánh tay. Dần dần, sự thoái hóa lan rộng sang thoát vị đĩa đệm, dẫn đến mất kiểm soát vận động và khó khăn trong việc cử động cổ.
- Chóng mặt: Khi dây thần kinh bị chèn ép tại rễ thần kinh, người bệnh có thể trải qua tình trạng chóng mặt.
- Rối loạn dây thần kinh thực vật: Sự rối loạn trong hệ thống dây thần kinh thực vật có thể dẫn đến việc mất kiểm soát đại tiểu tiện của người bệnh.
- Biến dạng, gù vẹo cột sống: Biến dạng và gù vẹo có thể tạo ra áp lực lớn đối với các cấu trúc xương và dây chằng, gây đau và ảnh hưởng đến chất lượng cuộc sống.
- Thiếu máu não: Thiếu máu não có thể dẫn đến các vấn đề như chóng mặt, và trong các trường hợp nặng, có thể gây tổn thương não vĩnh viễn và các vấn đề sức khỏe nghiêm trọng khác.
- Bại liệt, mất khả năng vận động tự chủ: Bệnh nhân có thể mất khả năng tự chủ về việc di chuyển và thực hiện các hoạt động hàng ngày, sinh hoạt khó khăn và tăng sự phụ thuộc vào người khác.

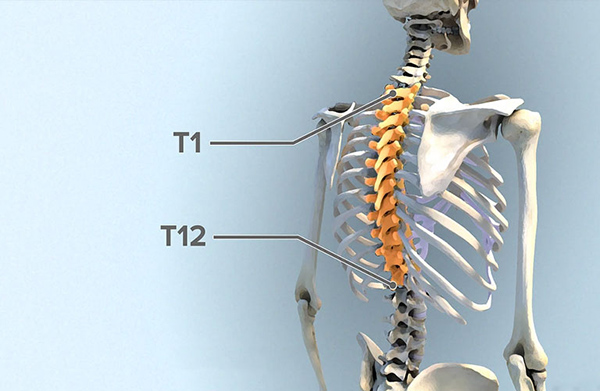
3.2. Biến chứng của thoái hoá đốt sống ngực
Thoái hóa đốt sống ngực có thể gây ra một số biến chứng sau:
- Hình thành gai xương (gai cột sống): Thoái hóa đốt sống ngực có thể tạo ra cơn đau mạnh ở khu vực vùng ngực , khiến cho người bệnh khó thực hiện các hoạt động hàng ngày hoặc vận động bình thường. Những cơn đau này thường khiến họ phải duy trì tư thế nghiêng hoặc cúi người khi di chuyển, và lâu dần, làm biến dạng cột sống.
- Rối loạn chức năng tim: Thoái hóa cột sống ngực có thể gây ra các cơn đau bầu ngực và đau kéo dài trong vùng cơ ngực, do gốc thần kinh từ cột sống cổ số 6 và số 7 bị chèn ép bởi các gai xương.
- Thoát vị đĩa đệm: Tình trạng này có thể gây ra đau đớn, tê liệt, và yếu cơ trong các khu vực mà đĩa đệm bị ảnh hưởng.
- Hẹp ống sống: Tình trạng này có thể gây đau đớn, chuột rút cơ, và giảm khả năng vận động ở các vùng mà ống sống bị hẹp.
- Cong vẹo cột sống: Thoái hóa đốt sống ngực gây ra đau đớn, ảnh hưởng đến tư thế, có thể tạo áp lực lớn lên các cấu trúc xương và dây chằng.
3.3. Biến chứng thoái hóa cột sống thắt lưng
Theo bác sĩ CKII. Nguyễn Thị Ngọc Lan, các biến chứng có thể xuất hiện ở bệnh nhân thoái hóa cột sống lưng đó là:
- Biến dạng cột sống: Người mắc bệnh thoái hóa cột sống lâu dài có thể trải qua đau đớn khi thay đổi thời tiết, dẫn đến khả năng làm việc và vận động giảm sút. Việc duy trì tư thế xấu trong thời gian dài có thể làm cột sống thắt lưng biến đổi hình dạng, gây gù hoặc cong vẹo. Biến chứng này không chỉ ảnh hưởng đến ngoại hình mà còn tác động tiêu cực đến cuộc sống hàng ngày của bệnh nhân.
- Chèn ép dây thần kinh: Tình trạng thoái hóa cột sống thắt lưng có thể dẫn đến chèn ép dây thần kinh, gây đau lan xuống vùng mông, tứ chi. Nếu tình trạng này kéo dài, có thể gây đau nhức, co cơ, khó khăn khi vận động, tê liệt, và trong trường hợp lâu dài, có thể dẫn đến bại liệt.
- Trở ngại thị lực: Người mắc bệnh thoái hóa cột sống lưng có thể phải đối mặt với giảm thị lực, chảy nước mắt, nhạy cảm với ánh sáng, sưng đau mắt, hạn chế tầm nhìn, và thậm chí có thể dẫn đến mù lòa.
- Tổn thương đĩa đệm và cột sống: Bệnh nhân có thể phải đối mặt với các vấn đề như thoát vị đĩa đệm và gai cột sống.

3.4. Biến chứng thoái hóa đĩa đệm
Thoái hóa đĩa đệm là tình trạng đĩa đệm mất nước, không chịu lực được, triệu chứng rất âm thầm. Tuy nhiên, theo bác sĩ CKII. Nguyễn Thị Ngọc Lan, biến chứng của thoái hóa đĩa đệm sẽ rất nguy hiểm nếu người bệnh không tiến hành điều trị kịp thời như: cơn đau tăng lên khi thực hiện các hoạt động sinh hoạt hàng ngày, cột sống bị mất ổn định, căng cơ hoặc co thắt cơ: vùng vai, cánh tay, bàn tay, thắt lưng, hông, mông, phía sau chân có cảm giác đau và nóng ran.
Nếu tình trạng chuyển biến nặng, người bệnh có thể gặp các biến chứng rối loạn chức năng bàng quang hoặc ruột, tiểu không tự chủ, khó tiểu và mất cảm giác ở một vài vị trí trên cơ thể.
3.5. Biến chứng thoái hoá cột sống đa tầng
Thoái hóa cột sống đa tầng gây ra rất nhiều biến chứng nguy hiểm như giới hạn khả năng vận động và yếu đuối cơ bắp, ảnh hưởng đến tủy sống, gây áp lực đặt lên các rễ thần kinh, gây đau ở vùng cổ và/hoặc đau ở thắt lưng và tay chân [4]
4. 2 nguyên nhân thoái hoá cột sống
Bệnh thoái hóa cột sống có nguồn gốc từ hai loại nguyên nhân, bao gồm nguyên nhân nguyên phát và nguyên nhân thứ phát.
4.1. Nguyên nhân nguyên phát
Quá trình lão hóa tự nhiên được xem là một trong những yếu tố chủ yếu gây ra sự thoái hóa của cột sống. Theo đó, cấu trúc của cột sống trở nên suy yếu khi tuổi tác tăng lên, điều này thường được biểu hiện qua việc đĩa đệm mất nước, bao xơ đĩa đệm dễ bị tổn thương, và dây chằng trở nên xơ hóa hoặc các mô sụn bị hao mòn. Tốc độ tiến triển của bệnh thường phụ thuộc vào lối sống và chế độ dinh dưỡng của từng người. Cụ thể:
- Tại cột sống: Thời gian quá trình lão hóa mất nước, loãng xương, viêm cột sống…
- Chế độ ăn không lành mạnh: Chế độ ăn thiếu Canxi, Magie có thể làm suy giảm sức khỏe của cột sống, tăng khả năng mắc các bệnh xương khớp. Việc tiêu thụ thức ăn nhanh, giàu dầu mỡ, và sử dụng quá mức các chất kích thích như rượu, thuốc lá cũng được xem là những nguyên nhân gây nên quá trình thoái hóa.
- Bẩm sinh mắc các bệnh liên quan đến cột sống: Theo ADR Spine, khả năng di truyền của bệnh thoái hóa đĩa đệm có thể lên đến khoảng 75% [5]. Mặc dù chúng ta chưa biết tất cả các gen đóng vai trò trong việc gây ra bệnh thoái hóa đĩa đệm, nhưng các nhà khoa học đã xác định một số gen có liên quan: collagen, vitamin D, ma trận ngoại bào, tình trạng viêm và aggrecan, một phân tử quan trọng trong việc giữ nước cho sụn.

4.2. Nguyên nhân thứ phát
Ngoài quá trình lão hóa, các nguyên nhân thứ phát gây có thể gây ảnh hưởng đến sức khỏe cột sống bao gồm:
1 – Chấn thương từ ngoài vào
- Do chấn thương: Các chấn thương xuất phát từ các hoạt động sinh hoạt, vận động hoặc tai nạn nếu không được điều trị kịp thời có thể làm cho cột sống trải qua quá trình thoái hóa. Mặc dù ban đầu bạn có thể không cảm thấy đau, nhưng tác động của chúng có thể tăng lên theo thời gian.
- Tăng cân: Tình trạng thừa cân có thể tạo ra áp lực lớn lên toàn bộ cấu trúc của cột sống, kéo theo nguy cơ mắc bệnh thoái hóa đĩa đệm tăng lên đáng kể [6]
- Giới tính: Giảm nội tiết làm cho sụn và tổ chức colagen mất nước, nên thoái hóa nhanh hơn nam. đồng thời hủy xương mạnh hơn do nội tiết giảm nên dễ bị loãng xương.
- Hút thuốc: Theo Bone & Joint Research, vào những năm 1990, người ta biết rằng hút thuốc lá gây hại cho toàn bộ hệ thống cơ xương. Hút thuốc có tác động tiêu cực đến mật độ khoáng xương (BMD), làm giảm sự hấp thu canxi và giảm lượng vitamin D, làm thay đổi nồng độ hormone và giảm khối lượng cơ thể. Hút thuốc cũng có liên quan đến nguy cơ gãy xương cao hơn, quá trình lành xương chậm hơn và không liền xương. Ngoài ra, nếu đã mắc bệnh thoái hóa đĩa đệm, hút thuốc có thể khiến tình trạng bệnh của bạn chuyển biến nặng hơn [8]
2 – Chấn thương do tư thế sai
- Thói quen sinh hoạt không tốt: Tư thế ngồi không đúng uốn cong cổ, sử dụng gối quá cao hoặc tập thể dục không đúng cách có thể đẩy nhanh quá trình thoái hóa cột sống.
- Đặc thù công việc: Các công việc văn phòng với thời gian ngồi lâu, thiếu vận động hoặc công việc lao động nặng như nhân viên văn phòng, thợ mang vác, thợ xây… có thể tạo ra tư thế không đúng, dẫn đến việc cột sống mất đi đường cong tự nhiên và cơ thể uốn cong về phía trước.

5. Phương pháp chẩn đoán thoái hoá cột sống
Phương pháp chẩn đoán thoái hóa cột sống được nhiều chuyên gia sử dụng cụ thể như sau:
5.1. Kiểm tra tổng quan
Bệnh nhân cần mô tả các triệu chứng không thoải mái, bao gồm nơi xuất hiện, thời gian bắt đầu, cường độ, và tần suất xuất hiện của các triệu chứng. Thông tin về ảnh hưởng của triệu chứng lên cuộc sống hàng ngày và các yếu tố làm tăng nặng triệu chứng cũng được thu thập. Ngoài ra, các thông tin về lịch sử bệnh của gia đình được cung cấp để đánh giá yếu tố di truyền và nguy cơ gia đình.

5.2. Kiểm tra triệu chứng
Sau khi kiểm tra tổng quan, các bác sĩ tiến hành kiểm tra các triệu chứng cụ thể:
- Chức năng thần kinh: Bác sĩ cũng sẽ kiểm tra phản xạ thần kinh để đánh giá tình trạng chung của hệ thần kinh bao gồm điện cơ và nghiên cứu dẫn truyền thần kinh.
- Mức độ đau: Bác sĩ sẽ kiểm tra tư thế tổng quát và kiểm tra da xung quanh khu vực bị ảnh hưởng. Ngoài ra, các bác sĩ cũng có thể xem dáng đi của bạn để đánh giá mức độ đau của cột sống.
- Sức mạnh cơ: Họ cũng sử dụng tay để đánh giá các mô mềm và cơ bị co thắt (nếu có), kiểm tra từng phần của đốt sống và đo độ linh hoạt của các khớp.
Các thông tin từ bệnh nhân và kết quả kiểm tra sức khỏe tổng quát sẽ giúp bác sĩ định hình nguyên nhân của triệu chứng đau nhức và khó chịu. Tuy nhiên, để xác định liệu người bệnh có thoái hóa xương sống hay không, các chuyên gia có thể yêu cầu thêm các xét nghiệm hình ảnh và các xét nghiệm bổ sung khác.
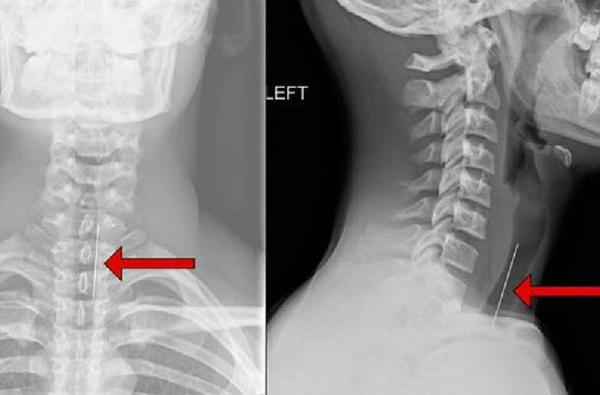
5.3. Chẩn đoán hình ảnh
Một số biện pháp chẩn đoán thoái hóa đốt sống bằng hình ảnh dưới đây thường được sử dụng đó là:
- X-quang: Được sử dụng để kiểm tra tình trạng của khe khớp, đĩa đệm và xác định sự có mặt của gai xương. Ưu điểm của X-quang là nó có chi phí thấp, tiện lợi và nhanh chóng. Tuy nhiên, phương pháp này chỉ cung cấp hình ảnh hai chiều, không cho phép xem xét chi tiết về cấu trúc mềm như cơ bắp hoặc dây chằng.
- Chụp CT: Ưu điểm của CT là nó cung cấp hình ảnh ba chiều có độ phân giải cao, cho phép bác sĩ đánh giá chính xác vị trí và kích thước của tổn thương. Tuy nhiên, nhược điểm của CT là nó sử dụng các tia X để tạo hình ảnh, có thể gây ra tia phóng xạ và không phù hợp cho một số bệnh nhân như phụ nữ mang thai.
- MRI: Giúp bác sĩ quan sát các mô mềm như cơ bắp, đĩa đệm cột sống, dây chằng và gân. Ưu điểm của MRI là nó cung cấp hình ảnh chi tiết và không gây ra tia phóng xạ. Tuy nhiên, MRI có chi phí cao hơn so với X-quang và CT.
6. Phương pháp điều trị thoái hoá cột sống
Thoái hóa cột sống không thể chữa khỏi nhưng có thể điều trị và duy trì sự ổn định nếu thực hiện các phương pháp điều trị. Dưới đây là một số phương pháp điều trị thoái hóa cột sống:
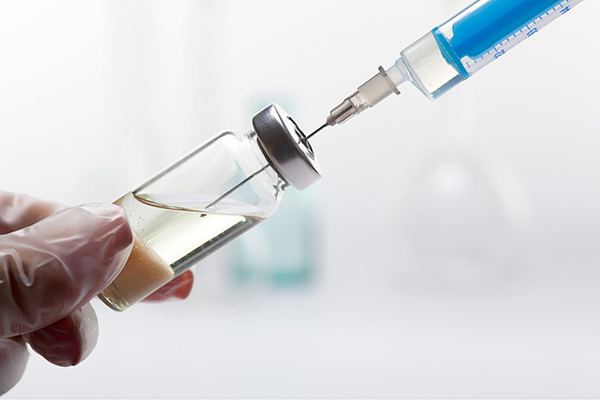
6.1. Dùng thuốc
1 – Dùng thuốc
Để điều trị thoái hóa cột sống dựa trên các triệu chứng lâm sàng, có thể sử dụng một loạt các loại thuốc như thuốc giảm đau, thuốc chống viêm, thuốc giãn cơ, thuốc điều trị triệu chứng tác dụng chậm, thuốc ức chế IL1.
Tuy nhiên, các loại thuốc chỉ có tác dụng hỗ trợ giảm tạm thời cơn đau chứ không thể khôi phục tác động đến cấu trúc cột sống đã bị thoái hóa. Việc ngừng sử dụng thuốc có thể làm cho cơn đau trở nên nghiêm trọng hơn so với trước đây. Đồng thời, việc tự ý tăng liều lượng thuốc mà không tuân thủ theo chỉ định của bác sĩ có thể gây suy giảm chức năng gan và thận, cũng như tăng nguy cơ viêm loét dạ dày.
6.2. Phục hồi chức năng
Một số biện pháp điều trị không can thiệp bao gồm:
1 – Vật lý trị liệu hồng ngoại
Bệnh nhân sử dụng phương pháp vật lý trị liệu sẽ xây dựng một chương trình tập luyện gồm các bài tập, các liệu trình massage, chườm nhiệt phù hợp nhằm giảm căng cơ, cải thiện sức mạnh các cơ, tăng cường khả năng vận động và nâng cao sức khỏe tổng thể. Đây là phương pháp điều trị thoái hóa cột sống an toàn, ít biến chứng nhưng đòi hỏi thời gian thực hiện đều đặn và sự kiên trì.

2 – Kích thích thần kinh bằng xung điện qua da (TENS)
Kích thích điện qua da (TENS) là một phương pháp điều trị hiệu quả trong giảm đau và cải thiện thoái hóa cột sống. Bằng cách áp dụng xung điện nhẹ, TENS giúp cản trở truyền tải tín hiệu đau đến não, tăng cường sản xuất endorphin giảm đau tự nhiên. Đồng thời, nó còn giúp giảm căng cơ, cải thiện sự linh hoạt và tăng lưu lượng máu đến khu vực điều trị.
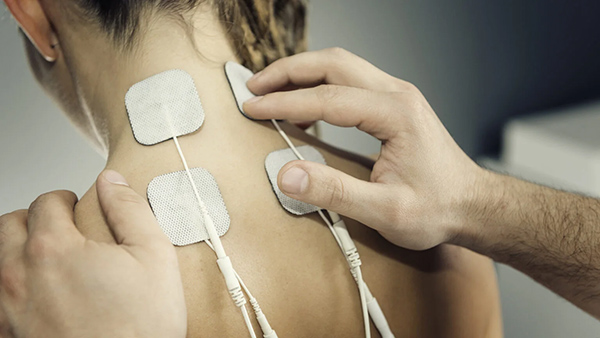
3 – Siêu âm, điện xung
Trị liệu siêu âm: Áp dụng sóng âm có năng lượng cao, tác động theo chiều dọc để tạo ra sự thay đổi về áp lực (mở rộng hoặc ép nén), làm mềm vùng cơ căng cứng xung quanh các đốt sống bị thoái hóa. Sự kích thích nhiệt sâu vào các điểm thần kinh giúp giảm đau hiệu quả.
Máy điện xung: Sử dụng dòng điện xung với tần số từ thấp đến trung bình để kích thích các thần kinh qua da, ngăn chặn việc truyền tín hiệu đau lên não. Đồng thời, kích thích sản xuất opioid tự nhiên, giúp giảm đau trong thời gian dài mà không cần sử dụng thuốc.
Ngoài ra, phác đồ trị liệu sẽ được cá nhân hóa, sử dụng các máy trị liệu phù hợp với từng tình trạng bệnh: máy laser, điện xung giao thoa, giường kéo giãn cột sống,…
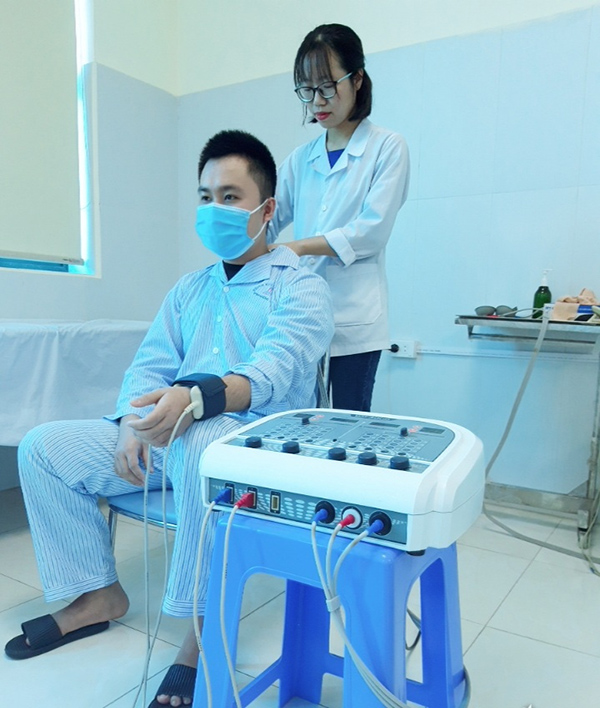
4 – Di động mô mềm
Các kỹ thuật di động mô mềm là quá trình thực hiện bằng tay, sử dụng các lực nhỏ kéo dãn để tác động vào các tổ chức mềm trong cơ thể như da, cơ, cân mạc, và các tổ chức khác. Kỹ thuật di động mô mềm bao gồm việc xoa bóp, kéo dãn theo chiều dọc và ngang cùng với áp lực nhất định..
Mục tiêu và hiệu quả của kỹ thuật này bao gồm:
- Tăng cường lưu thông máu và bạch huyết.
- Giảm phù nề và hỗ trợ phục hồi các tổ chức bị tổn thương.
- Thư dãn cơ bị căng cứng để cải thiện di động của khớp và phục hồi chức năng vận động.
- Phá vỡ sự kết dính và làm mềm các mô sẹo hoặc tổ chức xơ sợi.
- Giảm đau, thư dãn và giúp phục hồi sức khỏe.
Ngoài ra, các chuyên gia cũng sử dụng phương pháp trị liệu thần kinh cột sống (Chiropractic). Đây là phương pháp tập trung vào việc điều chỉnh cấu trúc cột sống để đưa về vị trí đúng, giải phóng chèn ép trên dây thần kinh, khuyến khích quá trình tự chữa lành của cơ thể, từ đó, ngăn ngừa đau cột sống kéo dài và nguy cơ tái phát.
Các phương pháp vật lý trị liệu cho thoái hóa cột sống bao gồm vận động học, thăm dò và xoa bóp, giãn cơ và cổ vật lý trị liệu, điện trị liệu, và trị liệu nhiệt. Những phương pháp này có tác dụng giảm đau, tăng cường sự linh hoạt của xương. Tuy nhiên, để đạt được hiệu quả tốt nhất, việc lựa chọn phương pháp và thực hiện nó cần được điều chỉnh theo tình trạng cụ thể của từng bệnh nhân và có sự hướng dẫn của chuyên gia vật lý trị liệu.
Một số lộ trình điều trị còn tích hợp Chiropractic với vật lý trị liệu, sử dụng các thiết bị hiện đại như Sóng xung kích Shockwave, Tia laser cường độ cao thế hệ IV, và Thiết bị kéo giãn giảm áp cột sống DTS để tăng cường hiệu suất phục hồi cột sống.
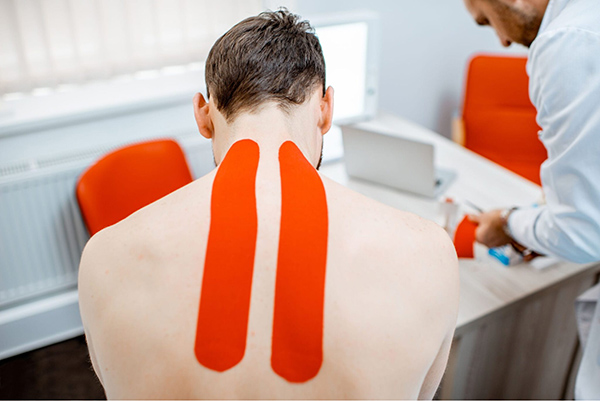
5 – Kinesio băng dán cá nhân hỗ trợ
Băng dán cơ kinesio được thiết kế để mô phỏng độ co dãn tự nhiên của da và thường được áp dụng để điều trị và ngăn ngừa chấn thương trong lĩnh vực thể thao chuyên nghiệp. Ngoài ra, việc sử dụng băng dán cơ kinesio cũng có vai trò như một phương pháp hỗ trợ trong quá trình vật lý trị liệu, giúp cải thiện chức năng bằng cách giảm đau, giảm viêm, tăng cường tuần hoàn máu và tăng khả năng vận động của khớp, đồng thời, kích thích quá trình tự phục hồi của cơ thể.
6 – Tập luyện bài tập tăng cường sức khỏe cột sống
Thực hiện đều đặn những bài tập tác động đến lưng, cổ 3 – 4 ngày/tuần với cường độ phù hợp sẽ giúp tăng cường sức mạnh và cải thiện linh hoạt phần đốt sống. Các bài tập vật lý trị liệu thoái hóa cột sống không chỉ hỗ trợ duy trì chức năng của cột sống mà còn giảm áp lực lên đĩa đệm và các khớp đốt sống, từ đó, giảm đi các triệu chứng của thoái hóa.

6.3. Điều trị can thiệp
Bác sĩ có thể chỉ định phẫu thuật để điều trị thoái hóa cột sống nếu bệnh nhân thuộc các trường hợp sau đây:
- Bệnh nhân không có phản ứng tích cực với phác đồ điều trị nội khoa và phục hồi chức năng sau thời gian ba tháng.
- Người bệnh có các triệu chứng chèn ép rễ thần kinh hoặc tủy sống.
- Bệnh nhân có biểu hiện trượt đốt sống độ 3 – 4.
- Đĩa đệm bị tổn thương nặng, cần phải được thay thế bằng đĩa đệm nhân tạo.
- Đau thần kinh toả kéo dài hoặc hẹp ống sống nghiêm trọng ảnh hưởng đến chất lượng cuộc sống hàng ngày.
Tuy nhiên, đây không phải là phương pháp điều trị được ưu tiên cho người mắc thoái hóa cột sống do nó có thể gây ra nhiều biến chứng nguy hiểm như xuất huyết nội, nhiễm trùng, và thậm chí có thể là tổn thương thần kinh vĩnh viễn.
Một số phương pháp điều trị can thiệp khác cho thoái hóa cột sống, bao gồm sử dụng corticosteroid, tế bào gốc và huyết tương giàu tiểu cầu (PRP), đều đang được nghiên cứu và áp dụng trong lĩnh vực y học. Corticosteroid, là một loại thuốc chống viêm, thường được tiêm trực tiếp vào khu vực bị viêm khớp để giảm đau và sưng. Các liệu pháp tế bào gốc sử dụng tế bào chưa phát triển để kích thích quá trình tự chữa trị, trong khi huyết tương giàu tiểu cầu (PRP) sử dụng máu để giảm đau nhanh chóng và tăng cường khả năng phục hồi vận động.
Tất cả những phương pháp này đều nhằm giảm viêm, tái tạo mô và kích thích quá trình phục hồi trong điều trị thoái hóa cột sống. Tuy nhiên, bệnh nhân không nên tiêm cortisone quá 6 tuần/lần và 3 – 4 lần/năm.
Có thể bạn quan tâm: Vật lý trị liệu trượt đốt sống: 9 phương pháp & 15 bài tập

7. 2 cách phòng ngừa thoái hoá cột sống
Để giữ cho cột sống luôn ổn định, bạn nên thực hiện những cách phòng ngừa thoái hóa cột sống dưới đây:
7.1. Duy trì thói quen sinh hoạt tốt
Về thói quen sinh hoạt, bạn cần lưu ý:
- Vận động đều đặn: Thực hiện các hoạt động vận động như đi bộ, tập thể dục đều đặn để tăng cường sức khỏe của cột sống.
- Đứng và ngồi đúng tư thế: Bảo vệ cột sống bằng cách duy trì tư thế đứng và ngồi thẳng lưng, giảm áp lực lên đĩa đệm và khớp; không ngồi quá 30 phút ở một vị trí.
- Thực hiện bài tập thể dục cơ bản: Các bài tập cơ bản như yoga, Pilates có thể giúp củng cố cơ và duy trì sự linh hoạt của cột sống.
- Điều chỉnh gối, nệm khi ngủ: Chọn gối và nệm không quá cao để hỗ trợ cột sống và giảm nguy cơ thoái hoá. Không nên nằm nghiêng, nằm cong lưng để tránh bị thoái hóa đốt sống.

7.2. Có chế độ dinh dưỡng hợp lý
Bạn cùng cần chú ý đến chế độ dinh dưỡng để phòng tránh tình trạng thoái hóa cột sống:
- Duy trì mức cân nặng phù hợp: Giữ cho cân nặng ổn định, tránh tăng cân đột ngột hoặc giảm cân quá nhanh để giảm áp lực lên cột sống và ngăn chặn quá trình thoái hoá.
- Cung cấp đầy đủ chất dinh dưỡng, đặc biệt là vitamin D: Bạn cần bổ sung các loại thực phẩm giàu protein, vitamin, các chất khoáng, các chất xơ. Chế độ ăn giàu Canxi , Vitamin C, Vitamin K2, B12, Magie, Sắt và Vitamin D trong các thực phẩm như hạt ngũ cốc, rau xanh, trái cây và các chất béo lành mạnh hỗ trợ sức khỏe xương, ngăn chặn thoái hoá cột sống [9].
- Hạn chế sử dụng: Rượu, bia, đường, mỡ là những chất gây thoái hóa xương khớp nhanh hơn. Caffeine, Omega-6, thực phẩm chứa nhiều Ages, thức ăn chứa gluten và nicotine và thực phẩm nhiều muối cũng có thể ảnh hưởng đến sức khỏe của đĩa đệm và tăng nguy cơ thoái hoá cột sống.
- Uống đủ nước: Giữ cho cơ bộ phận cột sống được linh hoạt bằng cách duy trì cơ chế hydrat hóa thông qua việc uống đủ nước hàng ngày.

8. Một số câu hỏi về thoái hoá cột sống
8.1. Thoái hoá cột sống có đau không?
Giai đoạn đầu của thoái hóa không có đau, nó gây cứng khớp buổi sáng. Khi bước sang giai đoạn hai, thoái hoá cột sống có thể gây đau và không thoải mái ở vùng lưng hoặc cổ. Các triệu chứng đau có thể thay đổi tùy thuộc vào mức độ và vị trí thoái hoá, cũng như các biến chứng liên quan. Một số người có thể trải qua cảm giác đau nhức nhối nhưng không hẳn lúc nào đau đớn. Cơn đau có thể tăng lên khi thực hiện các hoạt động nhất định hoặc ở các tư thế cụ thể, và nó có thể ảnh hưởng đến chất lượng cuộc sống hàng ngày của người bệnh.
8.2. Thoái hóa cột sống có trị hết không?
Theo bác sĩ CKII. Nguyễn Thị Ngọc Lan thuộc Trung tâm Trị liệu và Phục hồi chức năng Myrehab Matsuoka, thoái hóa cột sống không thể chữa trị hoàn toàn vì thoái hóa cột sống là kết quả của sự lão hóa. Tuy nhiên, có nhiều phương pháp điều trị và giúp giảm đau như: sử dụng thuốc giảm đau, vật lý trị liệu, và các biện pháp tập luyện,…
Thoái hóa cột sống là một bệnh lý xương khớp phổ biến, đòi hỏi sự chăm sóc và điều trị kỹ lưỡng. Mặc dù không có phương pháp điều trị nào có thể chữa trị hoàn toàn, việc duy trì lối sống lành mạnh và sớm phát hiện triệu chứng đóng vai trò quan trọng trong ngăn chặn sự tiến triển của bệnh.
Liên hệ với Myrehab Matsuoka ngay khi bạn nhận thấy các vấn đề về cột sống để nhận tư vấn chi tiết về lộ trình phục hồi từ chuyên gia đầu ngành trong lĩnh vực vật lý trị liệu và phục hồi chức năng nhé!
MYREHAB MATSUOKA – Trung tâm phục hồi chức năng hợp tác Việt Nam – Nhật Bản
- Hotline: 1900 3181
- Website: https://myrehab.vn/
- Facebook: https://www.facebook.com/myrehab.official
- Địa chỉ: Tầng 2 Tòa nhà CONINCO, số 4 Tôn Thất Tùng, Đống Đa, Hà Nội.