Hội chứng Parkinson là một thuật ngữ chung dùng để chỉ các tình trạng có ảnh hưởng tương tự nhau liên quan đến vận động bao gồm vận động chậm và các triệu chứng khác có thể xảy ra tùy thuộc vào tình trạng cụ thể. Các tình trạng này thường kéo dài suốt đời và hầu hết đều liên quan đến sự thoái hóa não. Tuy nhiên, hầu hết các triệu chứng này đều có thể điều trị được.
1. Tổng quan về hội chứng Parkinson
Hội chứng Parkinson là một thuật ngữ chung dùng để chỉ các bệnh lý não gây ra vận động chậm, cứng khớp (cứng cơ) và run. Các tình trạng này có thể xảy ra vì nhiều lý do, bao gồm đột biến gen, phản ứng với thuốc và nhiễm trùng.
1.1 Sự khác biệt giữa hội chứng Parkinson và bệnh Parkinson
Hội chứng Parkinson đề cập đến một số tình trạng – bao gồm bệnh Parkinson – có các triệu chứng và đặc điểm tương tự nhau. Tuy nhiên, bệnh Parkinson chiếm khoảng 80% tất cả các trường hợp hội chứng Parkinson, khiến nó trở thành dạng phổ biến nhất cho đến nay. Các tình trạng khác thuộc thuật ngữ hội chứng Parkinson bao gồm teo đa hệ thống hoặc thoái hóa vỏ não cơ bản.
Một điểm khác biệt chính nữa là hội chứng Parkinson có thể xảy ra vì những lý do có thể điều trị hoặc thậm chí chữa khỏi. Một số nguyên nhân gây ra hội chứng Parkinson cũng có thể tự khỏi và chỉ cần điều trị một số triệu chứng của chúng.
1.2 Hội chứng Parkinson ảnh hưởng đến ai?
Nhìn chung, hội chứng Parkinson thường là một bệnh liên quan đến tuổi tác và phổ biến ở nam giới hơn so với nữ giới. Các dạng phổ biến nhất của hội chứng Parkinson thường xảy ra sau 60 tuổi.
Một số dạng có thể xảy ra ở độ tuổi sớm hơn. Độ tuổi trung bình bắt đầu mắc bệnh Parkinson ở tuổi vị thành niên là 17 tuổi. Dạng hội chứng Parkinson này cũng phổ biến ở nam giới cao hơn gấp bốn lần so với nữ giới.
1.3 Hội chứng Parkinson có phổ biến không?
Dạng phổ biến nhất của hội chứng Parkinson – bệnh Parkinson – đứng thứ hai trong số các bệnh thoái hóa não liên quan đến tuổi tác phổ biến nhất (sau bệnh Alzheimer). Hội chứng này cũng là bệnh lý não vận động (liên quan đến vận động) phổ biến nhất. Các chuyên gia ước tính rằng nó ảnh hưởng đến ít nhất 1% số người trên 60 tuổi trên toàn thế giới.
1.5 Ảnh hưởng của hội chứng Parkinson đến cơ thể như thế nào?
Ảnh hưởng của hội chứng Parkinson phụ thuộc vào nguyên nhân gây ra nó. Hầu hết các tình trạng Parkinson đều ảnh hưởng đến các bộ phận của não chịu trách nhiệm vận động. Điều đó có nghĩa là bạn sẽ di chuyển chậm hơn hoặc có thể bị run cơ.
2. Triệu chứng của hội chứng Parkinson
Các triệu chứng chính của hội chứng Parkinson bao gồm:
- Chậm vận động (bradykinesia) – là triệu chứng điển hình của hội chứng Parkinson
- Run
- Cứng khớp hoặc cứng cơ.
Bên cạnh các triệu chứng phổ biến, người mắc hội chứng Parkinson còn gặp phải các triệu chứng khác bao gồm:
- Tư thế không ổn định hoặc dáng đi không vững.
- Tư thế gập người, khom lưng hoặc cúi người.
- Cứng người (không thể di chuyển khi cố gắng đi bộ).
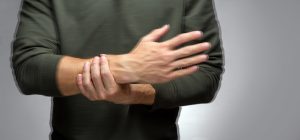
Run tay có thể là một dấu hiệu của bệnh Parkinson kèm theo các triệu chứng khác
Triệu chứng Parkinson cụ thể theo từng tình trạng
Tùy theo từng tình trạng, triệu chứng của hội chứng Parkinson cũng có như biểu hiện khác nhau, cụ thể:
- Bệnh Parkinson: Ngoài các triệu chứng liên quan đến vận động, hội chứng Parkinson cũng có xu hướng liên quan đến một số triệu chứng không vận động như táo bón, mất khứu giác và các vấn đề về giấc ngủ.
- Hội chứng Parkinson mạch máu: Tình trạng này có xu hướng gây ra các vấn đề về thăng bằng và đi lại hoặc có thể gây khó nói và khó nuốt. Những người mắc bệnh này cũng có xu hướng có phản xạ bất thường khi đáy bàn chân của họ được chạm vào theo một cách nhất định (được gọi là dấu hiệu Babinski, điều này khiến các ngón chân của họ duỗi ra và xòe ra thay vì cuộn tròn).
- Hội chứng Parkinson do thuốc: Những người mắc bệnh Parkinson do thuốc có xu hướng có các triệu chứng kiểu Parkinson như nhau ở cả hai bên cơ thể. Với bệnh Parkinson, các tác động thường nặng hơn ở một bên.
- Hội chứng Parkinson do độc tố: Những người mắc bệnh này bị “cứng khớp bánh răng” nghiêm trọng – đó là một kiểu giật cục trong các chuyển động (tương tự như kim giây của đồng hồ). Cơ bắp của người bệnh Parkinson cũng bị căng, gây ra các cử động chậm chạp và khó lùi lại.
- Hội chứng Parkinson vị thành niên: Các chuyên gia thường nghi ngờ loại hội chứng Parkinson này sau khi họ loại trừ các nguyên nhân khác vì rất hiếm khi tình trạng này xảy ra với những người dưới 45 tuổi.
3. Nguyên nhân gây ra hội chứng Parkinson
Nguyên nhân gây ra bệnh Parkinson phụ thuộc vào từng loại bệnh cụ thể.
3.1 Bệnh Parkinson
Trong những trường hợp bình thường, não sử dụng các chất hóa học được gọi là chất dẫn truyền thần kinh để kiểm soát cách các tế bào não (nơ-ron) giao tiếp với nhau. Khi người bệnh mắc bệnh Parkinson, người bệnh không có đủ dopamine -một trong những chất dẫn truyền thần kinh quan trọng nhất.
Khi não gửi tín hiệu kích hoạt yêu cầu cơ bắp chuyển động, nó sẽ điều chỉnh các chuyển động. Các tế bào thần kinh điều chỉnh chuyển động cần dopamine. Nếu không có dopamine, não sẽ không thể thực hiện đúng chức năng của mình. Đó là lý do tại sao thiếu dopamine gây ra các triệu chứng vận động chậm và run của bệnh Parkinson.
Với việc thiếu dopamine, hạch nền (một vùng quan trọng của não) bắt đầu suy yếu. Khi bệnh Parkinson trở nên nặng hơn, các triệu chứng sẽ lan rộng và tăng cường. Các giai đoạn sau của bệnh thường ảnh hưởng đến cách thức hoạt động của não, gây ra các triệu chứng giống như chứng mất trí nhớ và trầm cảm.
3.2 Bệnh Parkinson di truyền
Nguyên nhân duy nhất được xác nhận của bệnh Parkinson là đột biến gen mà người bệnh thừa hưởng từ cha mẹ. Bệnh Parkinson di truyền chiếm khoảng 10% tổng số ca bệnh.
3.3 Bệnh Parkinson vô căn
Khi bệnh Parkinson không phải do di truyền, các chuyên gia phân loại đó là “vô căn” (thuật ngữ này xuất phát từ tiếng Hy Lạp và có nghĩa là “một bệnh tự phát”). Điều đó có nghĩa là họ không biết chính xác lý do tại sao nó xảy ra.
Theo các chuyên gia thần kinh, bệnh Parkinson có thể liên quan đến rối loạn trong cách cơ thể xử lý một loại protein đặc biệt gọi là α-synuclein (alpha-sy-nu-clee-in). Đây là một loại protein có cấu trúc không gian đặc trưng, đảm bảo chức năng sinh học bình thường. Tuy nhiên, khi protein này bị gấp sai cấu trúc (protein misfolding), cơ thể không thể sử dụng hoặc phân hủy chúng.
Theo thời gian, các protein bất thường này tích tụ tại nhiều vị trí trong não, đặc biệt là tại các tế bào thần kinh sử dụng dopamine – vốn đóng vai trò kiểm soát vận động. Sự hình thành các đám protein bất thường này có thể quan sát rõ ràng khi soi mô não dưới kính hiển vi, và đây được xem là một trong những dấu hiệu đặc trưng của bệnh Parkinson.
3.4 Hội chứng Parkinson thứ phát
Hội chứng Parkinson thứ phát là tình trạng xảy ra do một tình trạng bệnh lý khác, bao gồm các bệnh lý như:
- Hội chứng Parkinson mạch máu: Dạng hội chứng Parkinson này xảy ra khi không có đủ lưu lượng máu đến một số vùng nhất định của não. Điều đó gây ra tổn thương cho các bộ phận bị ảnh hưởng của não, dẫn đến các triệu chứng Parkinson.
- Hội chứng Parkinson sau chấn thương: Loại hội chứng Parkinson này xảy ra do tổn thương não do chấn thương đầu lặp đi lặp lại. Bệnh đặc biệt phổ biến trong các môn thể thao va chạm cao như quyền anh, bóng đá và khúc côn cầu.
- Hội chứng Parkinson do thuốc: Các loại hội chứng Parkinson này có thể xảy ra khi một loại thuốc (thuốc kê toa hoặc thuốc kích thích) can thiệp vào cách cơ thể tạo ra hoặc sử dụng dopamine.
- Hội chứng Parkinson do độc tố: Điều này xảy ra vì các chất độc hại có thể phá hủy các loại tế bào não cụ thể. Khi những tế bào não đó là các tế bào thần kinh nhạy cảm với dopamine trong hạch nền sẽ có thể dẫn đến các triệu chứng của bệnh Parkinson.
- Thủy não áp lực bình thường: Thủy não áp lực bình thường (NPH) là khi có quá nhiều dịch não tủy (CSF) bên trong hộp sọ, gây áp lực lên các vùng não chịu trách nhiệm đi lại và kiểm soát bàng quang. Tình trạng này có thể xảy ra do chấn thương, chảy máu trong não, khối u và nhiều nguyên nhân khác. Thủy não áp lực bình thường được gọi là NPH vì khi người bệnh mắc bệnh này, chọc dò tủy sống (chọc dịch não tủy) sẽ cho thấy mức áp lực bình thường mặc dù các xét nghiệm hình ảnh có thể cho thấy các túi dịch não tủy lớn trong não.
- Hội chứng Parkinson sau viêm não: Viêm não là tình trạng viêm ở não có thể xảy ra khi người bệnh bị nhiễm trùng. Loại hội chứng Parkinson này ít phổ biến hơn ở các nước phát triển.
3.5 Hội chứng Parkinson không điển hình
Hội chứng Parkinson không điển hình là những tình trạng bất thường hoặc hiếm gặp gây ra hội chứng Parkinson. Bao gồm các biểu hiện sau:
- Liệt trên nhân tiến triển.
- Thoái hóa vỏ não cơ bản.
- Teo đa hệ thống.
4. Chẩn đoán hội chứng Parkinson
Chẩn đoán hội chứng Parkinson chủ yếu dựa vào việc bác sĩ kiểm tra các triệu chứng vận động của người bệnh như tăng trương lực cơ, run cơ một bên khi nghỉ, giảm vận động,…, đặt câu hỏi và xem xét tiền sử bệnh án của người bệnh; làm bài kiểm tra ngón tay chỉ mũi để kiểm tra triệu chứng run có giảm hoặc biến mất tại chi đang được kiểm tra.
Nếu các bác sĩ không thể tìm thấy nguyên nhân cụ thể của hội chứng Parkinson, bác sĩ có thể kiểm tra để phân biệt bệnh Parkinson với hội chứng liệt rung Parkinson thứ phát hoặc không điển hình. Việc chẩn đoán bệnh Parkinson sớm dựa trên biểu hiện lâm sàng tương đối khó khăn do biểu hiện chậm, giảm vận động của bệnh gần giống với tình trạng giảm vận động và co cứng do tổn thương vỏ não tủy.
Đối với những lớn tuổi, bác sĩ cũng cần loại trừ các nguyên nhân khác có thể dẫn đến tình trạng giảm cử động tự phát hoặc dáng đi bước ngắn (suy giáp, trầm cảm nặng, dùng thuốc chống loạn thần,…).
Trong một số trường hợp đặc biệt, bác sĩ sẽ cho người bệnh thực hiện phương pháp chẩn đoán hình ảnh thần kinh (thường là khi người bệnh có các đặc điểm lâm sàng không điển hình như tăng phản xạ, té ngã, suy giảm nhận thức sớm,…) hoặc xét nghiệm như:
- Xét nghiệm máu (xét nghiệm này có thể giúp tìm kiếm các dạng hội chứng Parkinson khác).
- Xét nghiệm di truyền.
- Chụp cắt lớp vi tính (CT).
- Chụp cộng hưởng từ (MRI).
- Chụp cắt lớp phát xạ positron (PET).
5. Điều trị bệnh Parkinson
Bệnh Parkinson nếu không được chẩn đoán và điều trị kịp thời có thể gây ra nhiều biến chứng nghiêm trọng như tê yếu cơ, run rẩy, mất khả năng vận động, thậm chí tàn phế và nguy cơ té ngã cao đe dọa tính mạng. Vì vậy, ngay khi xuất hiện các dấu hiệu cảnh báo Parkinson, người bệnh cần đi khám chuyên khoa thần kinh để được bác sĩ tư vấn và xây dựng phác đồ điều trị phù hợp càng sớm càng tốt.
Ba biện pháp thường được áp dụng để điều trị, ngăn ngừa bệnh trở nặng gồm có:
5.1 Điều trị bằng thuốc
Điều trị Parkinson bằng thuốc thường được bác sĩ chỉ định để kiểm soát triệu chứng và cải thiện vận động. Các nhóm thuốc phổ biến gồm:
- Thuốc đồng vận dopamine (ropinirole, pramipexole, rotigotine, apomorphine) giúp kích thích trực tiếp receptor dopamine.
- Thuốc thay thế dopamine (syndopa, sinemer, madopar) bổ sung lượng dopamine thiếu hụt, lưu ý không dùng chung với vitamin B6.
- Thuốc ức chế dị hóa dopamine (selegiline, tolcapone) kéo dài tác dụng của dopamine, hiện ít được sử dụng tại Việt Nam.
- Thuốc kháng cholinergic (benztropine) giúp giảm hoạt động của acetylcholine

Bác sĩ có thể chỉ định một số loại thuốc giúp bệnh nhân cải thiện triệu chứng Parkinson
Trong giai đoạn điều trị Parkinson ban đầu, người bệnh thường được bác sĩ kê liều thuốc thấp để đánh giá khả năng đáp ứng. Dựa trên hiệu quả điều trị và tình trạng sức khỏe, bác sĩ sẽ quyết định tăng dần liều lượng hoặc chuyển sang loại thuốc khác nhằm đạt kết quả tối ưu.
5.2 Điều trị phẫu thuật
Điều trị Parkinson bằng phẫu thuật được xem xét khi thuốc không còn mang lại hiệu quả trong kiểm soát triệu chứng. Một số phương pháp phẫu thuật phổ biến gồm: phẫu thuật định vị, kích thích não sâu (kích thích điện vùng liềm đen – thể vận) và ghép mô thần kinh. Các kỹ thuật này giúp cải thiện khả năng vận động, giảm run và nâng cao chất lượng cuộc sống cho người bệnh.
5.3 Phục hồi chức năng cho người bệnh Parkinson
Bên cạnh điều trị bằng thuốc, người bệnh Parkinson nên kết hợp các phương pháp phục hồi chức năng để cải thiện vận động, giảm triệu chứng và duy trì chất lượng cuộc sống. Tại Myrehab Matsuoka, các chương trình phục hồi được xây dựng cá nhân hóa theo tình trạng và giai đoạn bệnh, bao gồm:
- Trị liệu ngôn ngữ: Giúp cải thiện các vấn đề rối loạn giọng nói và khó nuốt, hỗ trợ người bệnh giao tiếp và ăn uống tốt hơn.
- Vật lý trị liệu chuyên sâu: Tăng cường khả năng vận động, cải thiện thăng bằng, giảm nguy cơ té ngã, đồng thời hỗ trợ khắc phục tình trạng co cứng cơ và run tay chân.
- Bài tập hỗ trợ vận động: Các hoạt động như dưỡng sinh, yoga, thái cực quyền… giúp thư giãn cơ, giảm rối loạn vận động và tăng khả năng phối hợp tay – chân.
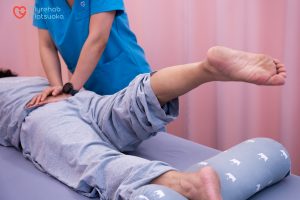
Phục hồi chức năng giúp người bệnh cải thiện chức năng vận động
Với đội ngũ chuyên gia phục hồi chức năng giàu kinh nghiệm và trang thiết bị hiện đại, Myrehab Matsuoka mang đến giải pháp toàn diện giúp người bệnh Parkinson duy trì khả năng vận động, tự chăm sóc bản thân và sống độc lập lâu hơn.
Hiện nay, y học vẫn chưa xác định chính xác nguyên nhân gây bệnh Parkinson nên chưa có phương pháp phòng ngừa tuyệt đối. Tuy nhiên, các chuyên gia Myrehab Matsuoka khuyến nghị rằng, việc chủ động chăm sóc sức khỏe não bộ và tầm soát sớm các bất thường thần kinh có thể giúp giảm nguy cơ khởi phát Parkinson và duy trì khả năng vận động linh hoạt lâu dài.
6. Những thói quen tốt giúp bảo vệ não bộ
- Bổ sung thực phẩm giàu flavonoid như các loại quả mọng, táo, cam… giúp chống oxy hóa, bảo vệ tế bào thần kinh.
- Tắm nắng hợp lý để tổng hợp vitamin D, hỗ trợ chức năng thần kinh và xương khớp.
- Uống trà xanh hoặc cà phê vừa đủ nhằm bổ sung caffeine, giúp giảm nguy cơ tổn thương tế bào não.
- Duy trì vận động thể chất với các bài tập phù hợp như đi bộ, bơi lội, yoga… để tăng cường tuần hoàn máu não.
- Hạn chế tiếp xúc hóa chất độc hại như thuốc trừ sâu, môi trường ô nhiễm để bảo vệ hệ thần kinh.
Tại Myrehab Matsuoka, chúng tôi không chỉ tập trung vào điều trị và phục hồi chức năng cho người bệnh Parkinson mà còn đồng hành trong giáo dục sức khỏe, hướng dẫn khách hàng xây dựng lối sống khoa học nhằm giảm thiểu nguy cơ bệnh lý thần kinh và duy trì cuộc sống khỏe mạnh, độc lập.